Profile: 69fb14c3...
对高危人群进行筛查是业界共识,对于高危人群低剂量CT射线的有害风险远远小于肿瘤发生的风险,当然年龄也不是确定筛查人群的唯一依据
选择筛查和检查方式的原则是:
1.对于高危人群肺癌筛查推荐胸部低剂量CT(LDCT),不推荐胸部 X 线用于肺癌筛查
2.对于复诊或疑似早期肺癌的肺结节,推荐胸部薄层 CT+结节三维重建;可使用定量 CT 分析与计算机辅助、人工智能辅助评估肺结节诊断
3.对于未定性的实性成分≥8 mm的实性或亚实性结节,可行肺纵隔平扫+弥散加权成像(DWI)或 PET‑CT 检查
肺癌的高危人群可界定为:
年龄 40~80 岁,并且至少合并以下任意 1 条危险因素:
1.累计吸烟指数≥20 包年;
2.环境或职业暴露(氡,硅,镉,砷,铍,铬,镍,石棉,柴油烟雾,煤烟,放射性元素);
3.一级亲属肺癌家族史;
4.合并慢阻肺、弥漫性肺纤维化或陈旧性肺结核;
5.既往恶性肿瘤史;
6.长期吸入二手烟(家庭或室内工作场所,>2 h/d,至少 10 年)或长期暴露于厨房油烟中(炒、煎、炸等烹饪)
人的底层认知比行业知识更重要 https://t.co/0iA5NGTufi 
垄断本身就是一种特殊形式的供求关系 https://t.co/OggDPw73GP 
不存在这个“但是“,无论年龄性别,低剂量CT都是肺癌筛查的最敏感最特异的方式
之所以不能依赖“留意症状”而检出肺癌,因为很多肺癌在晚期之前可以没有任何症状,出现症状时已经为时已晚
一旦出现因为非消化系统恶性肿瘤所致的消瘦,患者几乎都丧失了获得根治性治疗的机会
有机会我再讲讲肺癌治疗症状 https://t.co/vd2pg0CMVP 
有资料显示,约 75%的肺癌患者在初次就诊时已经是中晚期了,治疗起来较为困难,而且预后也不理想
截至目前为止,除小细胞肺癌外,早发现对肺癌预后改善的贡献率远大于近几十年治疗技术和手段的进步
1.早期筛查可改善肺癌预后
肺癌早期无症状或症状不明显,也缺乏特异性
肺组织本身没有痛觉神经, 因此在肿瘤不太大时往往是没有任何感觉的
当肿瘤足够大且明显侵袭时, 压迫到器官或者侵犯到胸壁, 才出现疼痛、咳嗽等症状,此时去医院就诊就已经错过了最佳的根治时期,甚至丧失根治时机
因此,对于一些肺癌高危人群, 比如长期吸烟者、有家族肺癌史的人等, 定期进行低剂量螺旋 CT 检查是非常必要的
但目前全社会对肺癌筛查的知晓度并不很高,也有人不愿意去做检查, 错过了早期发现肺癌的机会
更为可恨的是,绝大多数多数体检套餐依然沿用传统的胸部X线平片,甚至只拍正位平片,漏诊率极高。小结节和支气管腔内病变几乎完全不可见
2.肺癌高危人群
在权衡患癌风险、辐射风险、成本效益等多方因素后,我们就能够得到一个判定标准,把符合这个标准的人群称为“肺癌高危人群”
这部分人群进行肺癌筛查的好处远远超过坏处,也是最需要筛查肺癌的
年龄大于50 岁,有吸烟史或戒烟时间不到 15 年,有家族史或慢性肺部疾病史,建议定期进行肺癌筛查
肺癌存在一些危险因素, 具有这些因素的人群发生肺癌的风险比一般人群要高,例如吸烟、二手烟暴露、肺癌家族史、职业暴露等
越是肺癌风险高的人群, 进行肺癌筛查的收益也越大
3.低剂量螺旋 CT 是筛查早期肺癌的最重要手段
虽然胸片的辐射低, 但是对于较小的肺部病灶不一定能够被早期发现, 而且胸片上 肺部小结节或微小结节很容易被肋骨、肌、纵隔组织器官等遮挡, 特别是小于 1cm 左右的肺微小结节在胸片上经常容易被遗漏
胸片可以“发现肺癌”,但不是“早期发现早期肺癌”
当出现临床症状或在胸片上发现肺部肿块,且血液肿瘤标志物升高,临床确诊肺癌时已经是局部晚期或晚期,很多患者已经失去了外科手术根治性治疗的最佳时机
因此,肺癌筛查项目都推荐使用胸部低剂量螺旋 CT
4.低剂量计算机断层扫描(LDCT)可有效筛查早期肺癌
低剂量螺旋 CT 是敏感的肺癌筛查工具,而不是常规胸片
与胸片相比,低剂量螺旋 CT 可明显增加 I 期肺癌检出率,同时降低肺癌相关的死亡率
美国全国肺癌筛查试验证明, 低剂量螺旋 CT 筛查可降低高危人群 20%的肺癌死亡率
5.关于肺结节
绝大部分肺结节都是良性的, 直径≤5mm 的肺结节恶性概率<1%,直径在 5~9mm 之 间的肺结节恶性概率仅为 2%~6%
部分肺结节会自然吸收消散
发现肺结节需要随访复查
如果在体检或筛 查中发现了肺结节, 建议到医院胸外科咨询有丰富肺结节诊疗经验的医生
至于哪些肺结节需要治疗, 取决于多方面因素, 包括结节的大小、密度、随访的动态变化等
肺结节的随访我从前发过内容十分详细的推文
这是新英格兰医学杂志的一个病例报告
这是一个悲剧,病人是一个老爷子,他在接受消化道钡剂造影过程中将钡剂吸入气管和支气管中
胸片可看到食管和胃的轮廓及钡剂流挂,气管支气管也显影,双下肺造影剂充满管腔
通常钡剂造影用于消化道,钡剂进入肺后不易排出
病人迅速出现低氧呼吸困难,病人呼吸衰竭直至循环衰竭、心跳骤停,最终脑死亡
一般支气管造影常用40%的碘化油 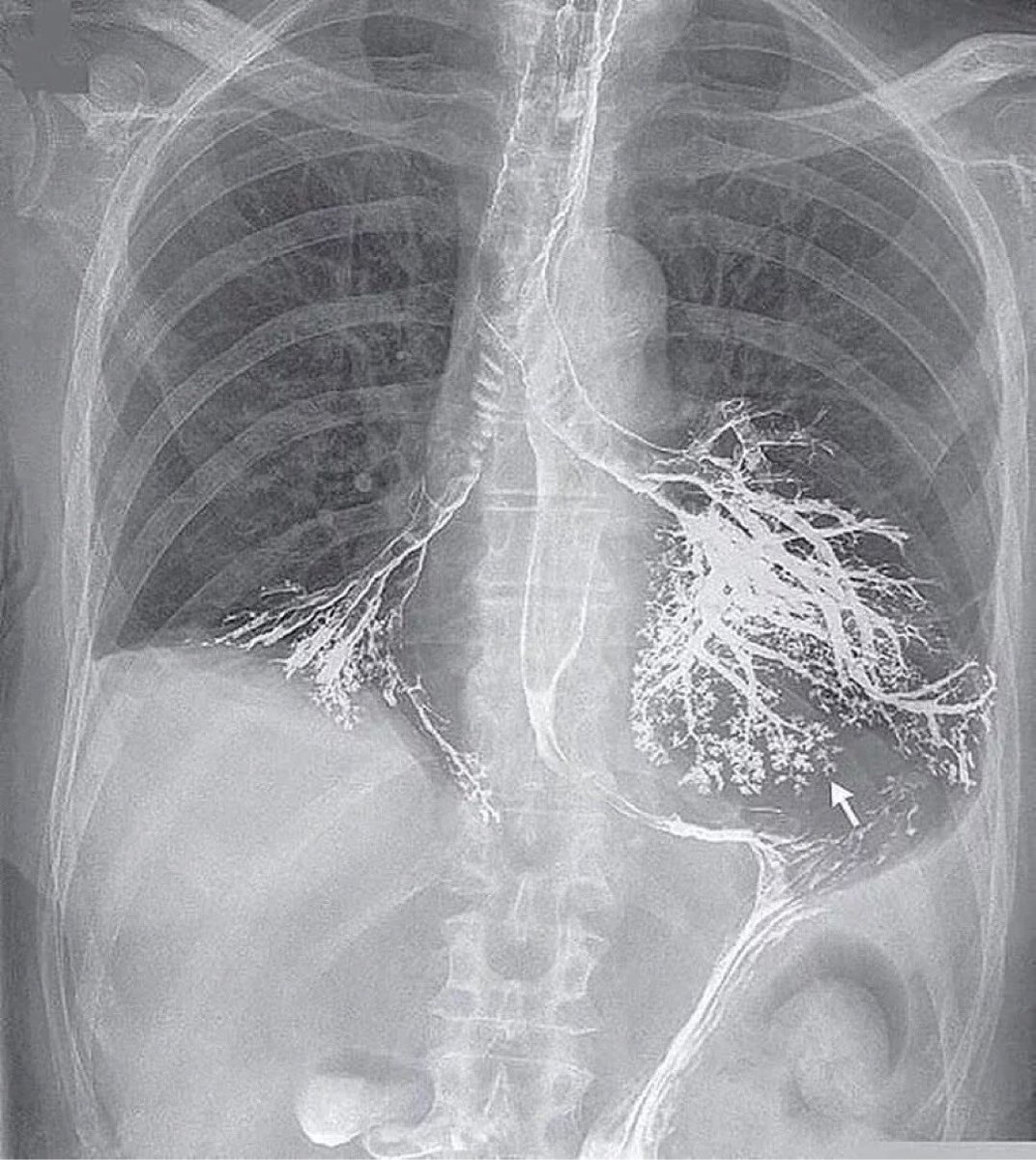

我做所说的早搏,全称是过早搏动,其实业界更愿意使用另一个专业词汇:期前收缩
期前收缩是一种提早的异位心搏,是最常见的异位心律,可发生在窦性或异位心律的基础上
可偶发或频发,可以不规则或规则地在每一个或每数个正常搏动后发生,形成二联律或联律性期前收缩
【病因】
期前收缩可发生于正常人,器质性心脏病患者更易发生
可无明显诱因,情绪激动、精神紧张、疲劳、消化不良、过度吸烟、饮酒或喝浓茶等均可引起发作
医疗干预也可诱发,洋地黄、锑剂、奎尼丁、拟交感神经类药物、氯仿、环丙烷麻醉药等可引发,心脏手术或心导管检查亦可引起
电解质紊乱也是诱因
器质性心脏病更易发生,如冠心病、晚期二尖瓣病变、心肌病、心肌炎、甲状腺功能亢进性心脏病、二尖瓣脱垂、心力衰竭等
【临床表现】
几乎每个人都经历过期前收缩
期前收缩患者可无临床症状,亦可有心悸或心搏暂停感
频发的期前收缩可致乏力、头晕等症状(因心输出量减少引起)
部分患者因频繁发作的期前收缩导致严重焦虑、失眠等不适,从而形成恶性循环使室性期前收缩更为频繁,从而导致患者的生活质量下降
听诊可发现心律不规则,期前收缩后有较长的代偿间歇
脉搏触诊可发现脉搏缺如
【心电图表现】
期前收缩的共同心电图特征为较基本心律提早的一次或多次P-QRS波群
1.房性期前收缩
P'波提早出现,形态与窦性P波不同,PR间期>0.12秒
QRS波大多与窦性心律的QRS波相同
形成不完全性代偿间歇
2.房室交接处性期前收缩
提早出现的异位P'波在Ⅱ、Ⅲ、aVF导联倒置,提示其起源于房室交界区,形成完全性代偿间歇
3.室性期前收缩(PVC)
QRS波群提早出现,其形态异常,时限大多>0.12秒,T波与QRS波主波方向相反,ST随T波移位,其前无P波
有完全代偿间歇
【临床意义】
正常人和无器质性心脏病患者的各类期前收缩大多无临床意义
发生在下列背景下的,如
急性心肌梗死、冠心病心肌缺血时、心肌病、低钾血症、洋地黄中毒、抗心律失常药物的毒性作用以及特发或继发性长QT间期综合征(LQTS)等情形下的室性期前收缩,演变为室性心动过速或心室颤动的可能性大
长期频发的室性期前收缩可致心腔扩大引起心肌病,其心脏征象和临床表现与扩张型心肌病一致,称为心动过速性心肌病
频发房性期前收缩多见于二尖瓣病变和甲状腺功能亢进的患者,多源性房性期前收缩常为心房颤动的前奏
【治疗】
应根据有无器质性心脏病,是否影响心输出量以及发展成为严重心律失常的可能性而决定治疗原则
无器质性心脏病的期前收缩,大多不需特殊治疗
有症状者宜解除顾虑,由紧张过度、情绪激动或运动诱发的期前收缩可试用镇静剂和β受体阻断药
对于频繁发作,症状明显或伴有器质性心脏病的患者,宜尽快找出期前收缩发作的病因和诱因,给予相应治疗,同时正确识别其潜在致命可能
对于可诱发诸如室上速、房颤的房性期前收缩应积极治疗
不伴有器质性心脏病的室性期前收缩,其治疗终点是缓解症状。伴有器质性心脏病的室性期前收缩,根据病史、室性期前收缩的复杂程度、左心室射血分数,参考信号平均心电图和心律变异性分析进行危险分层。高危患者加强治疗
除病因治疗外,可选用抗心律失常药物治疗,应综合考虑患者长期应用抗心律失常药物治疗的风险和收益
有潜在致命危险的室性期前收缩常需紧急静脉给药
射频消融术是除抗心律失常药物外另一种有效治疗室性期前收缩的方法。对频发室性期前收缩并伴有临床症状、多次室速、室颤均由相似的单形性室性期前收缩诱发以及因频发室性期前收缩出现心动过速性心肌病患者行射频消融治疗